СЛУЧАЙ УСПЕШНОГО ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПОСЛЕДОВАТЕЛЬНОГО ДВУСТОРОННЕГО СПОНТАННОГО ПНЕВМОТОРАКСА
Кандидаты медицинских наук В. Д. Стоногин, А. В. Богданов
3-я кафедра клинической хирургии (зав. - профессор Тимофей Павлович Макаренко) Центрального института усовершенствования врачей на базе Центральной клинической больницы (нач. В. Н. Захарченко) Министерства путей сообщения, Москва, Россия.
Публикация посвящается памяти Василия Дмитриевича Стоногина (1933-2005).
Двусторонний спонтанный пневмоторакс чаще наблюдается у лиц молодого возраста, что позволило некоторым авторам выделить эту разновидность как “пневмоторакс двадцатилетних” или “пневмоторакс призывников” (А. Мейер с соавторами и др.). Особенностью этого пневмоторакса является то, что он развивается на почве врожденного двустороннего кистоза лёгких или конституциональной недостаточности висцеральной плевры. Консервативные мероприятия (активная аспирация воздуха из плевральной полости) часто оказываются малоэффективными и не приводят к стойкому улучшению.
Оперативное вмешательство позволило вывести из тяжелого состояния нашего больного. Приводим это наблюдение.
Больной А., 22 лет, поступил в клинику 28.II.1967 г. с жалобами на одышку в покое, затрудненное дыхание, с диагнозом: двусторонний спонтанный пневмоторакс. Болен с 18.I, когда внезапно появились слабость, одышка, боли в левой половине грудной клетки. В течение 2 дней находился дома, а затем был госпитализирован в терапевтическую клинику по месту жительства (Тбилиси), где установлен двусторонний спонтанный пневмоторакс. Проводили пункции грудной клетки с аспирацией воздуха. Улучшение наступало на короткое время, оставалась слабость, одышка. Раньше ничем не болел, считал себя здоровым, занимался спортом (футболист). Ухудшение состояния здоровья отмечает последние l,5 года. Периодически повышается температура до 37,3°, похудел на 20 кг. Родители здоровы. Старшая сестра умерла в 8-летнем возрасте от кисты головного мозга, младшая сестра страдает эпилепсией.
При поступлении состояние средней тяжести, имеется цианоз лица, пальцев рук. Наблюдается небольшая одышка в покое, усиливающаяся при движении. Больной правильного телосложения, пониженного питания - при росте 181 см вес 64 кг. Грудная клетка правильной конфигурации, при дыхании левая половина ее отстает. Число дыханий 22 в 1 минуту. Межреберные промежутки широкие. Перкуторно справа коробочный звук, слева звук с тимпаническим оттенком. Аускультативно справа дыхание прослушивается на всём протяжении лёгкого, жестковатое, слева дыхание не выслушивается. Голосовое дрожание слева отсутствует. Тоны сердца приглушены. Верхушечный толчок определяется у левого края грудины. Пульс 82 в 1 минуту. Артериальное давление 110/80 mm/Hg. Со стороны органов брюшной полости патологии не выявлено. Рентгенологически (рис. 1) левое легкое в состоянии коллапса. Вся левая плевральная полость заполнена газом. Средостение смещено вправо. На ЭКГ синусовая аритмия, вольтаж средний, электрическая ось сердца расположена вертикально. Диагноз: левосторонний спонтанный пневмоторакс.
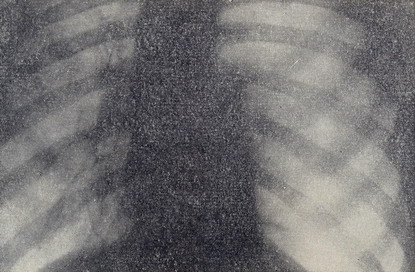
Рисунок 1 – Прямая рентгенограмма грудной клетки больного А. при поступлении. Левое легкое поджато. Вся левая плевральная полость заполнена газом. Средостение смещено вправо.
Под местной анестезией 0,25% раствором новокаина произведена пункция левой половины грудной клетки троакаром во втором межреберье по сосковой линии. Через троакар в плевральную полость введен тонкий резиновый катетер, соединенный затем через двухбаночную систему с водоструйным насосом, разрежение 6 см вод. ст. При этом выделилось большое количество воздуха. Больной отметил улучшение состояния. На рентгенограмме, произведенной через сутки и 2 суток активной аспирации воздуха из плевральной полости, левое легкое полностью расправлено. Аускультативно над всем протяжением легкого дыхание выслушивается. 3.III дренаж удален. Состояние больного оставалось вполне удовлетворительным, ему разрешено вставать с постели. Одышки нет. Число дыханий 20 в 1 минуту. Пульс 80 в минуту. Артериальное давление 120/80 mm/Hg. На рентгенограммах и томограммах 6.III определяется множество кистовидных просветлений в обоих лёгких, почти на всем протяжении их (рис. 2). Справа имеется группа обызвествленных лимфатических узлов. Средостение не смещено. Заключение: поликистоз обоих лёгких.
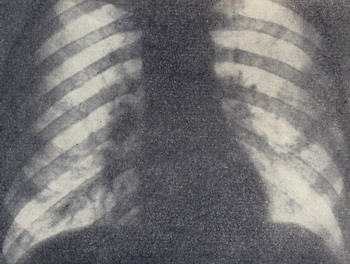
Рисунок 2 - Прямая рентгенограмма грудной клетки того же больного после расправления легкого. В обоих легких множество кистевидных просветлений.
Анализ крови: НЬ 96g/l(16г%), эр.4670000, л11800, э6%, п2%, с70%, лимф16%, мон6%; CОЭ 3 мм/час. Анализ мочи нормальный. В мокроте палочек Коха, эластических волокон не обнаружено (методом флотации). Реакция Манту отрицательная. Белково-туберкулиновая проба отрицательная.
После расправления лёгкого больной в течение месяца находился в клинике. Проводилось общеукрепляющее лечение. Состояние всё время оставалось хорошим. Лёгочной недостаточности нет. Температура в течение месяца нормальная. Прибавил в весе 3 кг. 27.III выписан для наблюдения по месту жительства. Но уже по дороге из клиники вновь наступило ухудшение состояния, возникли боли в грудной клетке, одышка. 28.III поступил в клинику повторно. Рентгенологически левое лёгкое коллабировано на 1/2 объема. Больному снова введен дренаж в плевральную полость для активной аспирации. В течение суток легкое удалось расправить, дренаж в плевральной полости оставался 4 дня. После его удаления вновь наступил коллапс лёгкого. От длительного нахождения дренажа в плевральной полости у больного появился выпот, температура повысилась до 39°. В дальнейшем проводились пункции плевральной полости ежедневно, а иногда и дважды в сутки. Из плевральной полости при каждой пункции аспирировалось до 2 л воздуха и до 150 мл жидкости. После пункции улучшение наступало на короткое время. Рентгенологически 7.IV левое легкое коллабировано на 1/2 объема. Средостение смещено вправо. После описанных выше безуспешных консервативных мероприятий решено больного оперировать, учитывая возможность наступления спонтанного пневмоторакса с другой стороны.
20.IV исследована функция внешнего дыхания, установлена дыхательная недостаточность III степени.
24.IV произведена операция (профессор В. Л. Маневич) - торакотомия боковым доступом по шестому межреберью слева. Левое лёгкое спавшееся. Имеются единичные сращения между верхней и нижней долей. В обеих долях множество кист диаметром от 0,5 до 3 см, которые при дыхании раздуваются и напоминают грозди винограда. В области переднего сегмента верхней доли определяется дефект легочной ткани - место разрыва кисты, из которого поступает воздух. Несколькими узловыми шелковыми швами место разрыва ушито. Рассечены и ушиты наиболее крупные поверхностно расположенные кисты легкого. После гидравлической препаровки 0,25% раствором новокаина произведена частичная плеврэктомия - удалена костальная плевра по передней и задней поверхности. Тщательный гемостаз. Диафрагмальная плевра смазана спиртом и настойкой йода. В плевральную полость засыпаны антибиотики. Левое лёгкое хорошо расправилось. Воздух из него не поступает. В плевральную полость введено 2 дренажа: по задней подмышечной линии в девятом межреберье и по сосковой линии во втором межреберье. В первые дни после операции состояние больного оставалось удовлетворительным. Оба лёгких оставались расправленными, дыхание прослушивалось над всем протяжением лёгких. Легочной недостаточности нет. 27.IV удалены оба дренажа.
29.IV состояние больного внезапно ухудшилось. Появились затрудненное дыхание, боли в правой половине грудной клетки, одышка, число дыханий 24 в 1 минуту, пульс 120 в 1 минуту, цианоз губ. Дыхание слева прослушивается над всем протяжением лёгкого отчетливо. Справа дыхание не прослушивается. Перкуторно над всем протяжением правого лёгкого определяется тимпанит. Средостение смещено влево. Подозрение на спонтанный пневмоторакс справа было подтверждено при рентгенологическом исследовании. Правое лёгкое коллабировано на 2/3 объема (рис. 3). В плевральную полость введен дренаж во второе межреберье справа по среднеключичной линии. Несмотря на активную аспирацию воздуха из плевральной полости в течение 5 суток, правое лёгкое расправить не удалось, воздух из плевральной полости продолжал поступать в большом количестве. Нарастали явления легочно-сердечной недостаточности. 5.V состояние резко ухудшилось. По жизненным показаниям решено срочно оперировать больного.
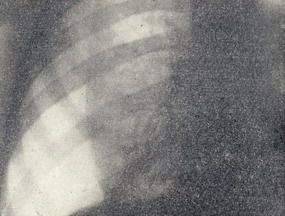
Рисунок 3 – Прямая рентгенограмма того же больного через несколько дней после первой операции. Коллапс правого легкого.
5.V под эндотрахеальным наркозом с раздельной интубацией произведена торакотомия боковым доступом по шестому межреберью справа. Лёгкое спавшееся. Имеются единичные нежные сращения между верхушкой верхней доли и куполом плевральной полости, которые разделены. Во всех 3 долях множество поверхностных и глубоких кист диаметром от 0,5 до 5 см. Особенно много кист на базальной поверхности верхней доли и в области междолевых щелей. Одна из кист имеет дефект диаметром 0,5 см., из которого при дыхании поступает воздух. Киста глубоко уходит в легочную ткань. Дефект ушит узловыми шелковыми швами. Поверхностно расположенные кисты рассечены и ушиты шелковыми швами. Аналогично тому, как ранее было сделано слева, осуществлена париетальная плеврэктомия. В плевральной полости во втором и девятом межреберьях оставлено 2 дренажа. В плевральную полость введены антибиотики, после чего она ушита.
На ЭКГ на следующий день после операции имеются признаки некоторого уменьшения перегрузки правого желудочка по сравнению с ЭКГ от 4.V. Послеоперационный период протекал без осложнений: 9/V дренажи из плевральной полости
удалены. На 7-й день после второй операции, больному разрешено вставать, с постели. Выздоровление. 14.VI.1967 г. в удовлетворительном состоянии выписан из клиники.
Показатели внешнего дыхания после операции улучшились.
Нам хотелось подчеркнуть следующие моменты: во-первых, при двустороннем поликистозе лёгких имеется реальная опасность двустороннего спонтанного пневмоторакса; во-вторых, аспирационный метод лечения спонтанного пневмоторакса не всегда эффективен; в-третьих, оперативное лечение должно иметь целью не только ликвидацию пневмоторакса, но и создание условий, препятствующих возникновению его в будущем (париетальная плеврэктомия).
Данные об авторах:
 Василий
Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной
частью кафедры, кандидат медицинских наук. E-mail:
svas70@mail.ru Василий
Дмитриевич Стоногин – доцент 2-й кафедры хирургии ЦОЛИУв, заведующий учебной
частью кафедры, кандидат медицинских наук. E-mail:
svas70@mail.ru
|
 Аркадий
Васильевич Богданов - доцент 2-й кафедры хирургии ЦОЛИУв, кандидат
медицинских наук Аркадий
Васильевич Богданов - доцент 2-й кафедры хирургии ЦОЛИУв, кандидат
медицинских наук |
Восстановление текста, компьютерная графика - Сергей Васильевич Стоногин.
Любое копирование материала запрещено без письменного разрешения авторов и редактора.
Работа защищена законом о защите авторских прав РФ.