Уникальная операция у девочки 11 месяцев с резистентным хилезным асцитом
Ю.Ю. Соколов1, А.В. Дзядчик2, С.В. Стоногин2, Е.А. Таширова2, К. Сангаре1
1Российская медицинская академия непрерывного последипломного образования, Москва, 2Детская городская клиническая больница имени З.А. Башляевой, Москва
Девочка 11 месяцев находилась в хирургическом отделении по поводу резистентного к лечению хилезного асцита, анемии тяжелой степени тяжести. Поступила с жалобами на увеличение в размере живота, признаки асцита.
Ребенок от 4-ой нормально протекавшей беременности. На 22 недели, со слов мамы, диагностирован гидроторакс. Ребенок от 4-ой самостоятельных родов на 38 недели. Масса при рождении 3990 гр, рост 50 см. При рождении выявлено небольшое количество жидкости в плевральных полостях и брюшной полости. Проводилась консервативная терапия (диуретики). Ребенок выписан с улучшением.
С 5 месяцев стал увеличиваться живот в размере. По месту жительства выполнено УЗИ - диагностирован асцит. В 9 месяцев ребенку выполнено КТ грудной клетки и брюшной полости, по результат которого выставлен диагноз хилоперитонеум. Проводилась терапия без эффекта. Установлен диагноз фиброза печени, рекомендована пересадка печени. Ребенок консультирован в НМИЦТиИО им. В.И. Шумакова, показаний к проведению трансплантации печени нет. Доставлен по СМП в ДГКБ. У ребенка периодическое повышение температуры тела до 37.3 С, частые срыгивания и рвоты небольшими порциями, беспокойство. Нарушения стула нет, стул кашицеобразный.
Живот резко увеличен в размере, симметричный. Форма живота округлая. Живот при пальпации плотный, напряженный. При пальпации болезненный по всем отделам. Пальпация живота затруднена за счет напряжения из-за признаков асцита и беспокойства ребенка. Симптомы раздражения брюшины отрицательные. На передней брюшной стенке выражен венозный рисунок.
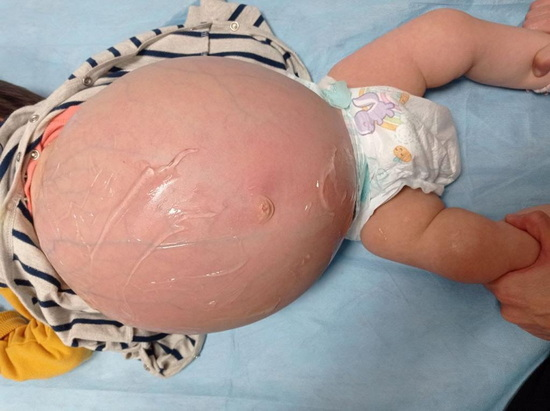
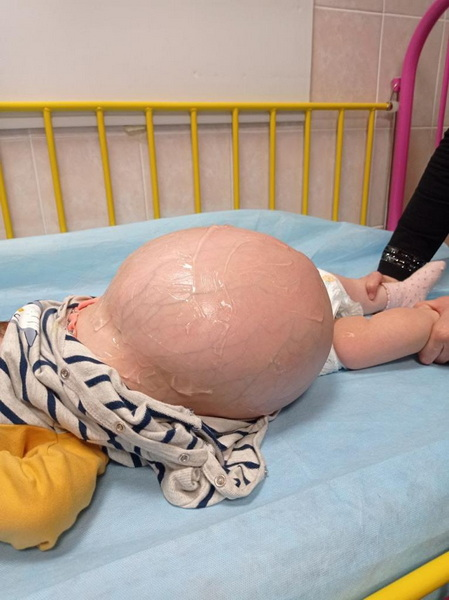
Рис 1,2 – фото живота девочки до операции. Живот резко увеличен в размере, напряжен, виден отчетливо венозный рисунок.
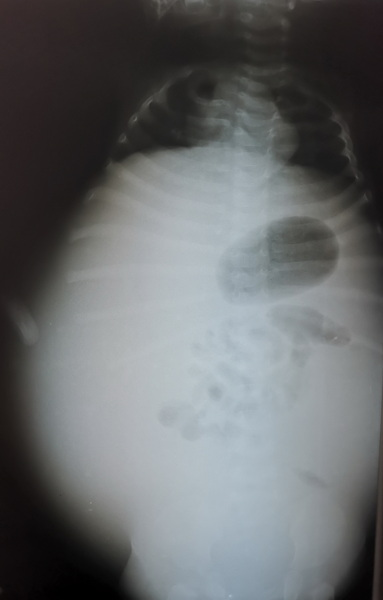
Рис 3 – обзорная рентгенограмма брюшной полости.
При УЗИ органов брюшной полости и СКТ органов брюшной полости наличие выраженного асцита было подтверждено.
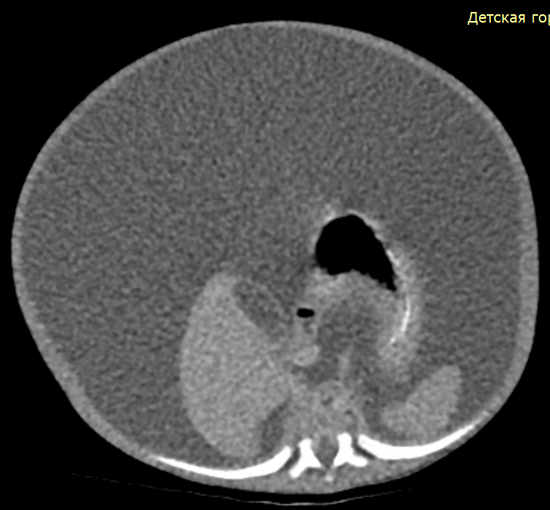
Рис 4 – скт органов брюшной полости.
После дообследования девочка была оперирована – выполнен лапароцентез, дренирование брюшной полости. Получен обильный (до 200мл) мутный выпот белого цвета под давлением. В брюшную полость установлен однопросветный дренаж. По дренажу из брюшной полости выделялось более 600мл лимфы за сутки. Дальнейшее консервативное лечение было без эффекта. Наступало улучшение при проведении полного парентерального питания. При возобновлении перорального питания возобновлялось выделение больших объёмов лимфы из брюшной полости.

Рис 5 – по дренажу из брюшной полости выделяется более 600мл лимфы ежедневно.
Поэтому девочке была выполнена следующая операция - лапаротомия, ревизия брюшной полости и забрюшинного пространства, дренирование брюшной полости. В брюшной полости во всех отделах светлая серозная жидкость (лимфа). Печень кирпичного цвета с закругленным краем. В области привратника по большой кривизне среди листков желудочно-ободочной связки участок скопления лимфы творожистой консистенции белого цвета. Данный участок перевязан и частично резецирован, отправлен на гистологическое исследование.
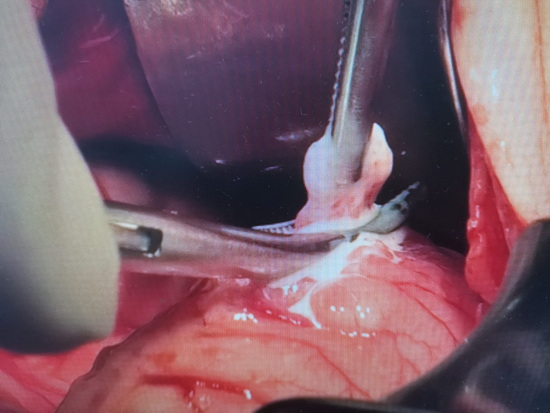
Рис 6 – интраоперационное фото. Видно истечение лимфы. Взятие участка лимфатической трансформации на гистологическое исследование.
Вдоль бокового канала справа рассечен париетальный листок брюшины, ДПК мобилизована. Явных участков лимфорреи не выявлено. В забрюшинное пространство залит фибриновый клей Российского производства «Криофит», уложена гемостатическая пластина «Hemalimit» (5х10 см), поверх которой залит двухкомпонентный фибриновый клей (5 мл) и засыпан гемостатический порошок «Hemalimit». Задний листок брюшины подшит к боковому каналу живота отдельными узловыми швами. Вдоль бокового канала слева рассечен париетальный листок брюшины, широко вскрыто забрюшинное пространство. Явных участков лимфорреи не выявлено. В забрюшинное пространство залит двухкомпонентный фибриновый клей «Криофит», уложена гемостатическая тканевая пластина «Hemalimit» (5х10 см), поверх которой залит двухкомпонентный фибриновый клей “Криофит” (5 мл) и засыпан гемостатический порошок «Hemalimit». Задний листок брюшины подшит к боковому каналу живота отдельными узловыми швами. Брюшная полость осушена, дренирована справа дренажом Блейка в малый таз. В брюшную полость залито 20 мл раствора “Лимфоблока”.
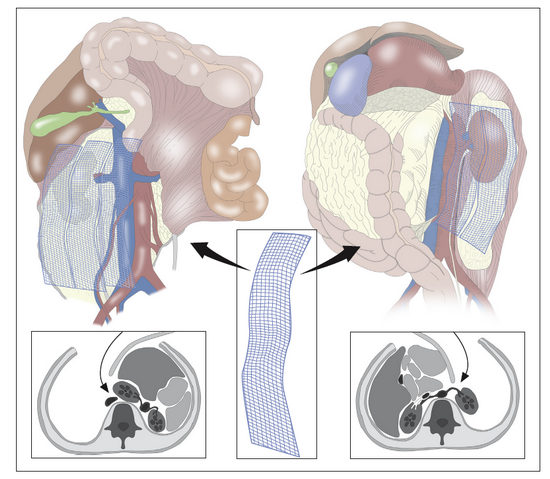
Рис 7 – схема заклеивания забрюшинного пространства с использованием гемостатических пластин “Hemalimit”.
После операции девочка вначале получала полное парентеральное питание. Затем девочке назначили энтеральное кормление сбалансированной смесью, и уже затем пациентка начала получать обычное питание по возрасту, хорошо прибавляла в весе. Живот стал нормального размера. При контрольном УЗИ жидкости в брюшной полости нет. Девочка в удовлетворительном состоянии была выписана домой. Следует подчеркнуть, что данная операция выполнена впервые в России. Результат оперативного вмешательства очень хороший. При обследовании и лечении ребенка использовались все самые современные методы лучевой диагностики и самые новые материалы, в том числе и фибриновый двухкомпонентный клей “Криофит”, гемостатические пластины и гемостатический порошок “Hemalimit”, с использованием которых было заклеено забрюшинное пространство.
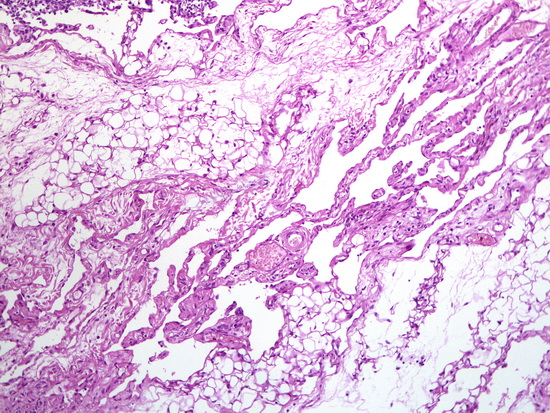
Рис 8. – патогистологическое исследование. Увеличение х100, окраска гематоксилин-эозин. В сальнике многочисленные анастомозирующие , тонкостенные , неправильной формы полости, выстланные уплощенным эндотелием.
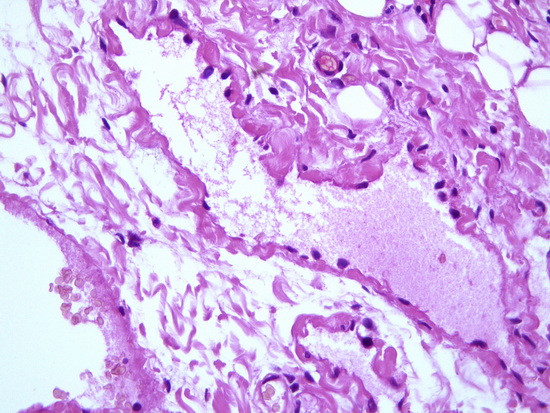
Рис 9 – патогистологическое исследование. Увеличение х400, окраска гематоксилин-эозин. Расширенный лимфатический капилляр, выстланный набухшим эндотелием, заполненный лимфой.
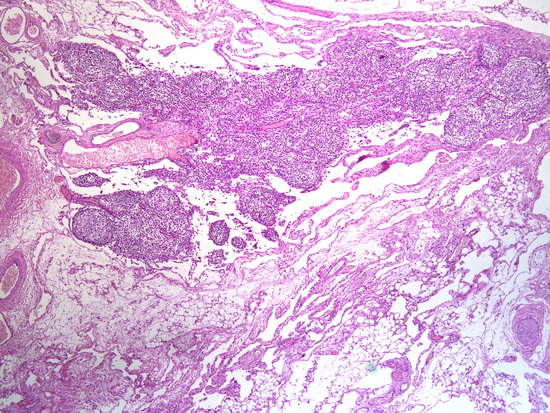
Рис 10- патогистологическое исследование. Увеличение х40, окраска гематоксилин-эозин. В сальнике многочисленные анастомозирующие , тонкостенные , неправильной формы полости, выстланные уплощенным эндотелием. Отмечаются лимфоидные фолликулы с реактивными центрами.
Данные об авторах:
1) Соколов Юрий Юрьевич – заведующий кафедрой детской хирургии РМАНПО имени С.Я. Долецкого, доктор медицинских наук, профессор. E-mail: sokolov-surg@yandex.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, хирургическое отделение. ORCID 0000-0003-3831-768X
2) Стоногин Сергей Васильевич – врач-хирург хирургического отделения ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ, кандидат медицинских наук. E-mail: svas70@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. orcid 0000-0003-3531-5849
3) Дзядчик Александр Валерьевич – заведующий хирургическим отделением ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: dzyadchik@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение хирургии. Orcid 0000-0002-6751-3068
4) Таширова Екатерина Александровна – врач-патологоанатом отделения патологической анатомии ГБУЗ ДГКБ имени З.А. Башляевой ДЗМ. E-mail: tashirova.katya@mail.ru Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, отделение патологической анатомии. orcid 0000-0002-5303-4349
5) Сангаре Кадидиату Джинеди – аспирант кафедры детской хирургии РМАНПО имени С.Я. Долецкого, e-mail: tanti_sangare@yahoo.fr Адрес: 125480 Москва, улица Героев Панфиловцев, дом 28, хирургическое отделение.
Unique Surgery for an 11-Month-Old Girl with Resistant Chylous Ascites
Yu.Yu. Sokolov1, A.V. Dzyadchik2, S.V. Stonogin2, K. Sangare1
1 Russian Medical Academy of Continuous Professional Education, Moscow
2 Bashlyaeva Children's City Clinical Hospital, Moscow
An 11-month-old girl was admitted to the surgical department due to resistant chylous ascites and severe anemia. She presented with abdominal enlargement and signs of ascites.
The child was born from the fourth uneventful pregnancy. According to the mother, fetal hydrothorax was diagnosed at 22 weeks of gestation. The baby was born at 38 weeks from the fourth spontaneous delivery, weighing 3990 g and measuring 50 cm in length. A small amount of fluid in the pleural and abdominal cavities was detected at birth. Conservative therapy (diuretics) was administered, and the infant was discharged with improvement.
At 5 months, abdominal enlargement became noticeable. An ultrasound performed at the local clinic confirmed ascites. At 9 months, a CT scan of the chest and abdomen diagnosed chyloperitoneum. Conservative treatment was ineffective. Liver fibrosis was diagnosed, and liver transplantation was recommended. The child was evaluated at the V.I. Shumakov National Medical Research Center of Transplantology and Artificial Organs, where transplantation was deemed unnecessary. The patient was transported to Bashlyaeva Children's Hospital via emergency medical services.
The child experienced periodic low-grade fever (up to 37.3°C), frequent regurgitation, vomiting in small portions, and irritability. Stool consistency was soft with no abnormalities.
The abdomen was markedly distended, symmetrical, and tense. Palpation revealed a firm, tense abdomen with tenderness in all quadrants due to ascites and the child’s distress. Peritoneal irritation signs were negative. A prominent venous pattern was visible on the anterior abdominal wall.
Figures 1, 2 – Preoperative photographs showing a significantly distended and tense abdomen with a prominent venous pattern.
Figure 3 – Abdominal radiograph.
Ultrasound and CT confirmed significant ascites.
Figure 4 – CT scan of the abdominal cavity.
After additional examinations, the girl underwent surgery, including laparocentesis and abdominal drainage. Approximately 200 mL of turbid, white fluid was aspirated under pressure. A single-lumen drain was inserted into the abdominal cavity. More than 600 mL of lymph drained per day. Conservative treatment remained ineffective, with improvement only during total parenteral nutrition (TPN). Lymphatic leakage resumed upon reintroduction of oral feeding.
Figure 5 – Daily lymphatic drainage exceeding 600 mL.
A second surgery was performed: laparotomy, abdominal cavity and retroperitoneal space revision, and drainage. The entire peritoneal cavity contained clear serous fluid (lymph). The liver was brick-colored with rounded edges. Near the pylorus, along the greater curvature, lymphatic fluid of curd-like consistency was identified within the gastrocolic ligament. This area was ligated, partially excised, and sent for histological examination.
Figure 6 – Intraoperative image showing lymph leakage and lymphatic transformation biopsy.
The right paracolic gutter was opened, the duodenum was mobilized, and no evident lymphatic leakage sites were identified. The retroperitoneal space was treated with Russian-made fibrin glue "Cryofit," a 5×10 cm "Hemalimit" hemostatic sheet, 5 mL of fibrin glue, and "Hemalimit" hemostatic powder. The posterior peritoneal leaf was sutured to the right paracolic gutter using interrupted sutures.
Similarly, the left paracolic gutter was opened, exposing the retroperitoneal space. No evident lymphatic leakage sites were found. The area was treated with "Cryofit" fibrin glue, a 5×10 cm "Hemalimit" hemostatic sheet, additional fibrin glue (5 mL), and "Hemalimit" hemostatic powder. The posterior peritoneal leaf was sutured to the left paracolic gutter. The abdominal cavity was drained with a Blake drain into the pelvic cavity and irrigated with 20 mL of "Lymphoblock" solution.
Figure 7 – Schematic of retroperitoneal space sealing using "Hemalimit" hemostatic sheets.
Postoperatively, the child initially received total parenteral nutrition, followed by enteral feeding with a balanced formula. Later, age-appropriate oral feeding was introduced. The patient gained weight well, and abdominal distension resolved. Follow-up ultrasound showed no residual abdominal fluid. The girl was discharged home in satisfactory condition.
It is important to highlight that this procedure was performed for the first time in Russia. The surgical outcome was highly successful. The latest radiological diagnostic techniques and advanced materials, including "Cryofit" fibrin glue, "Hemalimit" hemostatic sheets, and "Hemalimit" hemostatic powder, were utilized to seal the retroperitoneal space.
Author Information:
-
Yuriy Yuryevich Sokolov – Head of the Department of Pediatric Surgery, RMANPO named after S.Ya. Doletsky, Doctor of Medical Sciences, Professor.
E-mail: sokolov-surg@yandex.ru
Address: 125480 Moscow, Geroev Panfilovtsev Street, Building 28, Surgical Department.
ORCID: 0000-0003-3831-768X -
Sergey Vasilyevich Stonogin – Surgeon, Surgical Department, Bashlyaeva Children's City Clinical Hospital, Candidate of Medical Sciences.
E-mail: svas70@mail.ru
Address: 125480 Moscow, Geroev Panfilovtsev Street, Building 28, Surgery Department.
ORCID: 0000-0003-3531-5849 -
Alexander Valeryevich Dzyadchik – Head of the Surgical Department, Bashlyaeva Children's City Clinical Hospital.
E-mail: dzyadchik@mail.ru
Address: 125480 Moscow, Geroev Panfilovtsev Street, Building 28, Surgery Department.
ORCID: 0000-0002-6751-3068 -
Kadidiatou Djinedi Sangare – Postgraduate student, Department of Pediatric Surgery, RMANPO named after S.Ya. Doletsky.
E-mail: tanti_sangare@yahoo.fr
Address: 125480 Moscow, Geroev Panfilovtsev Street, Building 28, Surgical Department.